Хронический панкреатит – причины и правильное лечение поджелудочной железы
Качество питания и экология прямо влияют на наше здоровье. Диагноз хронический панкреатит ежегодно ставится более 52 тысячам больных в Российской Федерации. Независимо от того, что большинство людей считают воспаление поджелудочной железы заболеванием не опасным, статистика смертности по данной патологии очень высока и держится в районе 25%. Однако соблюдение предписаний врача и диеты способны свести к минимуму проявление и осложнения данного недуга.
Панкреатит – причины
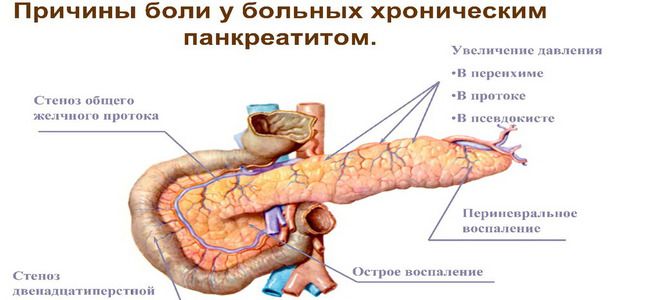
Повышенное давление в протоках поджелудочной приводит к застою пищеварительного сока, который со временем нарушает структуру органа, после чего собственные же ферменты начинают разрушать клетки железы и провоцируют развитие воспаления. Так выглядит механизм панкреатита. Однако воспаление поджелудочной железы не возникает просто так. К этому состоянию могут привести следующие причины:
- Злоупотребление алкогольными напитками.
- Желчнокаменная болезнь способна вызвать хронический панкреатит, ведь желчный пузырь и поджелудочная имеют общий проток, выходящий в кишечник.
- Язвенная болезнь 12-перстной кишки и энтерит тормозят отток панкреатического секрета.
- На фоне агрессивного течения язвенной болезни желудка зачастую развивается и хронический панкреатит.
- Такие заболевания, как муковисцидоз или поликистоз могут привести к панкреатиту наследственного типа.
- Пренебрежение правилами питания и употребление вредной, тяжелой пищи приводит к саморазрушению поджелудочной.
- Врожденные пороки поджелудочной, связанные с изменением протока могут приводить к нарушению нормального оттока пищеварительного сока из органа.
- При сердечной или печеночной недостаточности может наблюдаться отек и последующее воспаление поджелудочной железы.
- Поражение железистой ткани инфекциями может привести к нарушению её функциональности и воспалению.
- Прием сильных медикаментозных препаратов может оказывать на поджелудочную токсическое действие с последующим нарушением продуцирования ферментов и воспалением.
- Сбой иммунитета может привести к аутоиммунному панкреатиту.
Чем опасен панкреатит?
Большую опасность представляют не только проявления этого заболевания, но и осложнения, которые могут сопровождать воспаление поджелудочной железы. Симптомы и лечение категорически нельзя игнорировать, ведь последствием не залеченного панкреатита могут стать следующие патологические состояния:
- кахексия;
- диабет;
- абсцессы;
- кистозные образования;
- инфекции железы и близлежащих органов;
- образование конкрементов в поджелудочной железе;
- плеврит и пневмония;
- воспаление близлежащих органов;
- ателектаз;
- билиарная гипертензия, гепатит, холецистит;
- сдавливание желчных протоков, желтуха;
- инфаркт селезенки;
- рак поджелудочной.
Хронический панкреатит – симптомы
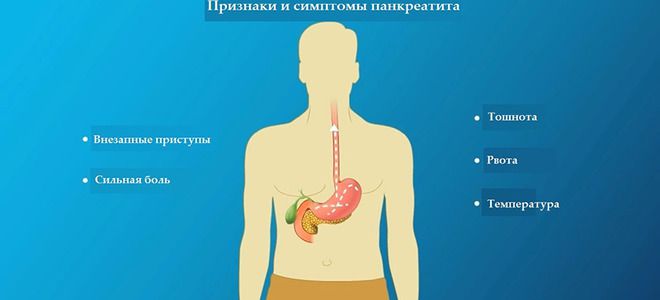
Воспаление поджелудочной железы симптомы имеет следующие:
- Давящая жгучая боль в левом боку или опоясывающая после употребления тяжелой пищи или алкоголя.
- Диспепсические проявления: тошнота, вздутие, повышенное слюноотделение, отрыжка, жидкий стул.
- Сбой обмена веществ с такими проявлениями, как снижение массы тела, сухость кожи и волос, ломкость ногтей, анемия.
- Сахарный диабет может стать симптомом панкреатита.
- Частые позывы к дефекации, частички непереваренной пищи, диарея и газообразование.
Стадии хронического панкреатита
В зависимости от стадии панкреатита, признаки воспаления поджелудочной могут разниться. Всего принято различать четыре стадии этого заболевания:
- Перклиническая стадия не имеет каких-либо признаков и проявлений, а наличие болезни устанавливается случайно при медосмотре.
- Вторая стадия может длиться 5-10 лет, переходя с обострения на ремиссию. Здесь уже отмечаются опоясывающие боли, но диспепсический синдром отсутствует.
- Третья стадия имеет выраженную клиническую симптоматику с диспепсическими проявлениями, болью.
- Для четвертой стадии характерна атрофия поджелудочной железы. Болевой синдром притупляется, однако отмечается стремительное похудение и развитие сахарного диабета. Это состояние пограничное с раком.
Обострение хронического панкреатита - симптомы
На разных стадиях воспаление поджелудочной симптомы имеет разные, однако обострение хронического панкреатита легко распознать по следующим признакам:
- тупая или резкая боль в области подреберья с распространением под лопатку;
- горечь во рту;
- тошнота;
- вздутие живота;
- урчание;
- диарея;
- непереваренная пища в кале;
- отсутствие аппетита;
- снижение массы тела;
- белый налет на языке.
Хронический панкреатит - ремиссия
При хроническом панкреатите в стадии ремиссии признаки воспаления поджелудочной железы исчезают полностью, и длительное время пациент может чувствовать себя абсолютно здоровым. Принято различать несколько типов ремиссии:
1. Частичная ремиссия. Минимально сохраняет хронический панкреатит симптомы, и лечение требует, но лишь в моменты, когда болезнь начинает о себе напоминать.
2. Полная ремиссия характеризуется полным отсутствием проявлений болезни и делится на два вида:
- стойкая ремиссия – от полугода до двух лет;
- нестойкая ремиссия – чередование бессимптомного течения болезни с обострениями.
Хронический панкреатит – лечение

Воспаление поджелудочной железы лечение требует комплексное. Тут важна как медикаментозная терапия, так и соблюдение здорового образа жизни, и главное – диета. Питание при хроническом панкреатите накладывает на меню множество запретов и правил:
- дробное питание.
- ограничение соли;
- ограничение жира;
- ограничение белков;
- запрет на тяжелую пищу.
Хронический панкреатит – клинические рекомендации
На начальных стадиях можно запросто перевести в стойкую ремиссию хронический панкреатит.
Рекомендации грамотного специалиста и их строгое соблюдение – это первый шаг на путь выздоровления:
- Самое главное, нужно отказаться от вредных привычек - употребления алкоголя, курения.
- Следует свести на нет вредные пищевые привычки: кофе, копченая, жирная, жареная пища, острые блюда, сладости и шоколад, мариновки и закваски.
- Неукоснительно соблюдать врачебные рекомендации и прием лекарственных средств.
- Консультация эндокринолога обязательна.
Лекарства при хроническом панкреатите
Воспаление поджелудочной железы медикаментозно лечится строго под контролем врача на основе индивидуального назначения. Группа препаратов для лечения хронического панкреатита включает в себя:
- Ферментные средства для коррекции пищеварения: Мезим, Панкреатин, Креон.
- Антацидные препараты для защиты слизистой: Альмагель, Ренни, Маалокс.
- Ферментативные ингибиторы, подавляющие кислотность: Омез, Омепразол.
- Обезболивающие препараты: Нош-па, Дротаверин.
- Противовоспалительные средства лучше использовать в виде инъекций: Диклофенак, Кеторолак.
- Прокинетические препараты от тошноты: Церукал, Мотилиум.
Народное лечение хронического панкреатита
Не стоит думать, что воспаление поджелудочной железы – это современное заболевание. В народной аптечке есть множество старинных рецептов, как лечить хронический панкреатит. Диета - это из самых действенных способов подправить здоровье. Но есть и другие методы на основе даров природы, способные облегчить хронический и острый панкреатит:
Пищеварительный картофельно-морковный сок
Ингредиенты:
- Картофель – 2 клубня;
- Морковка – 1 средний корнеплод.
Приготовление, применение
- Хорошо промытые картофель и морковь, не срезая шкурку, пропустить через соковыжималку.
- Полученный стакан сока необходимо принимать за полчаса до трапезы.
- Курс лечения – 1 неделя. Затем нужно сделать недельный перерыв и при необходимости повторить лечение.

Обезболивающий чай из лопуха
Ингредиенты:
- Измельченный корень лопуха - 3 ст.ложки;
- Кипяток – 1 л.
Приготовление, применение
- Корень лопуха залить крутым кипятком и подержать, укутав в тепло, 3 часа.
- Затем на малом огне нужно потомить настой 10 минут и остудить.
- Принимать чай нужно по 100 мл трижды в день перед приемом пищи.
- Курс лечения – 5 дней.
Диета при хроническом панкреатите
Одну из ведущих ролей в лечении играет диета при воспалении поджелудочной. Чтобы ускорить процесс выздоровления, следует запомнить основные правила питания, что нельзя и что можно есть при воспалении поджелудочной железы:
- Бульоны на основе мяса, рыбы, грибов – табу.
- Пища должна быть низкокалорийной, приготовленной преимущественно на пару.
- Суточный рацион делится на 5-6 приемов пищи порциями не более 300 г.
- БЖУ суточного рациона строится по схеме: жира не более 60 г, углеводов не более 400 г, белков не выше 120 г. Объем соли ограничивается 8 г на весь день.
- Если отмечается диарея при панкреатите, то необходимо исключить из меню газообразующие продукты: горох, бобовые, капусту.
- Пища должна быть теплой, но не холодной или горячей.
- Необходимо включить в меню продукты с содержанием ингибиторов протеолитических ферментов: картофель, овсяные хлопья, белок яйца.
- Упор в составлении рациона делается на растительные продукты: овощи, фрукты, масла растительные, крупы, маложирные молочные продукты.
- Нежирное мясо и рыбу разрешено употреблять в период ремиссии.