Синдром Кавасаки – как вовремя выявить опасные симптомы и что делать дальше?
Внезапное, резкое повышение температуры тела у детей может свидетельствовать о синдроме Кавасаки. Заболевание характеризуется системным поражением кровеносных артерий, в том числе и коронарных. Подобное чревато развитием осложнений на сердце, вплоть до летального исхода.
Что такое синдром Кавасаки?
Болезнь Кавасаки, или как ее еще именуют, слизисто-кожный лимфонодулярный синдром – острое заболевание, которое сопровождается пролиферативными и деструктивными изменениями в составе мелких и средних артерий. Вместе с тем отмечается развитие лихорадки, изменения слизистых оболочек, кожных покровов и лимфоузлов.
Впервые патология была описана японским ученым Кавасаки, вследствие чего начала называться его именем. Открытие патологии произошло в середине XX века. На протяжении длительного времени болезнь тщательно изучалась с целью установления возможных причин развития и способов лечения синдрома.
Болезнь Кавасаки – патогенез
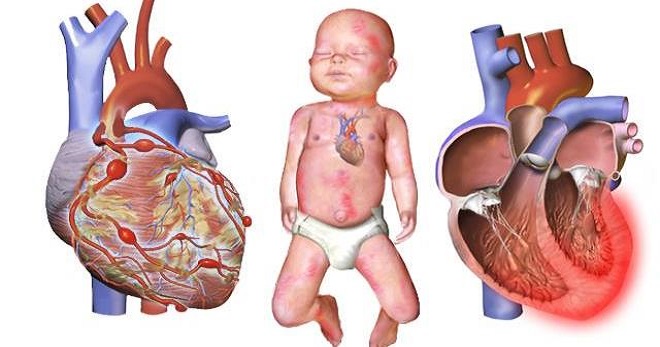
Механизм развития болезни до конца не раскрыт. Ученые придерживаются мнения, что синдром Кавасаки у детей является следствием первичных иммунных реакций. Непосредственно это и вызывает развитие воспаления сосудов – системный васкулит. При синдроме наблюдается поражение преимущественно артерий среднего калибра с образованием аневризм, тромбов (за счет утолщения внутренней стенки сосудов, сужения просвета). Синдром Кавасаки максимально выражен в коронарных сосудах, однако васкулит развивается иногда и в венах, капиллярах, сосудах с диаметром 15–70 мкм и больше.
Болезнь Кавасаки – причины
Рассматривая синдром Кавасаки, причины возникновения его у детей, медики выделяют две составляющие патологического процесса:
1. Инфекционный фактор – по одной из теорий, развитие синдрома связано с действием на организм стафилококковых, стрептококковых суперагентов, которые стимулируют Т-лимфоциты. Это приводит к повреждению эндотелиальных клеток. Среди инфекционных факторов, влияющих на развитие синдрома, также выделяют возможность воздействия патогенов:
- микоплазма;
- менингококк;
- аденовирус;
- ротавирус;
- коронавирус;
- палочка псевдотуберкулеза.
2. Генетический фактор – обусловлен возможным нарушением генома пациента. Однако данная теория не доказана, поэтому не получила широкого распространения среди медиков. Кроме того, не прослеживается и возможность передачи заболевания из поколения в поколение, что тоже указывает на недостоверность генетической теории.
Синдром Кавасаки и коронавирус
Во многих странах ученые фиксировали синдром Кавасаки у детей после КОВИД-19. При этом медики обращали внимание на отягощенный эпиданамнез: постоянный контакт с родственниками, больными ОРЗ, пневмонией. Однако нет практических заключений прямой связи синдрома Кавасаки и коронавирусной инфекции COVID-19.
В связи с этим нельзя говорить, что вирус запускает болезнь Кавасаки, или что синдром Кавасаки – последствие коронавируса, осложнение инфекции. Резкий рост заболеваемости был зафиксирован в нескольких странах Америки и Европы (раньше территориально синдром Кавасаки был свойственен азиатским странам.
Как проявляется синдром Кавасаки?
В процессе течения заболевания прослеживается несколько стадий. Принято выделять раннюю и развитую, для каждой из которых характерна своя симптоматика. Если же в целом говорить про болезнь Кавасаки, симптомы патологии, то можно выделить следующие ее основные признаки:
- повышенная температура тела;
- изменение слизистых оболочек и кожи;
- конъюнктивит;
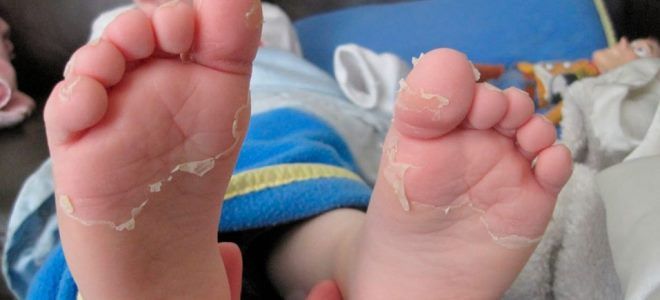
- шелушение кожи на пальцах рук и ног;
- высыпания на поверхности тела (похожи на сыпь при скарлатине);
- боли в животе;
- болезненные ощущения в суставах;
- расстройство пищеварения;
- возбудимость и раздражительность;
- нарушение сердечного ритма;
- увеличение шейных лимфоузлов;
- покраснение слизистой ротовой полости и губ.
Температура при синдроме Кавасаки
Анализируя синдром Кавасаки, симптомы болезни, среди первых из них медики называют лихорадку. Острая стадия заболевания начинается с внезапного повышения температуры тела. Значения на термометре достигают 38–40 градусов. Такая лихорадка может длиться 7–14 дней. Гипертермия иногда не проходит и при приеме жаропонижающих, не наблюдается реакции на антибиотики.
При отсутствии терапии умеренная лихорадка сохраняется до 3–4 недель. Однако при адекватной, правильной терапии удается нормализовать температуру в течение 48 часов. Когда у ребенка развивается синдром Кавасаки, сыпь, не экссудативные конъюнктивиты, перианальная эритема выступают в качестве дополнительных симптомов. Во время острой фазы поражаются:
- слизистые оболочки;
- кожа;
- лимфоузлы.
Болезнь Кавасаки – диагностические критерии у детей
Важное значение имеет своевременная и правильная постановка диагноза. При подозрении на синдром Кавасаки у детей критерии диагностики учитываются следующие:
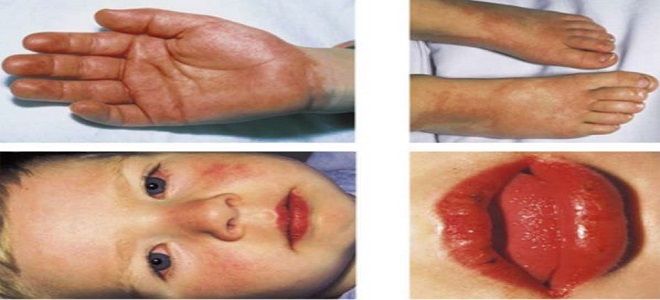
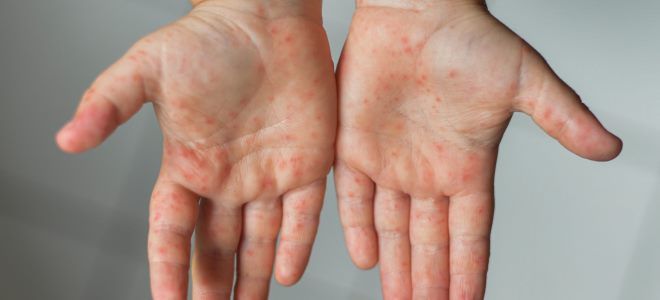
- Изменение периферических отделов рук и ног (хотя бы один из названных симптомов): эритема подошв и ладоней; отек тыльной поверхности стоп и кистей; шелушение кожи на пальцах; покраснение кончиков пальцев.
- Сыпь – появляется в первые дни болезни, чаще диффузного характера, полиморфная, проходит спустя неделю.
- Изменения в области ротовой полости, губ: сухость, покраснение, трещинки, корочки на губах, малиновый язык, диффузная эритема.
- Поражение глаз двустороннего характера, сопутствующий передний увеит.
- Шейная лимфаденопатия – увеличение лимфоузлов на шее, болезненные при нажатии.
Синдром Кавасаки – лечение
Ввиду того что болезнь Кавасаки у детей сопровождается повреждением иммунной системы, основу ее лечения составляет введение иммуноглобулинов. Для лечения применяют стандартные или обогащенные Ig MИГВВ. С их помощью можно быстро снизить высокую температуру и улучшить состояние пациента. Кроме того, удается сократить период нормализации лабораторных показателей. Как показывают врачебные наблюдения, применение иммуноглобулинов в первые 10 дней болезни в разы снижает риск повреждения коронарных артерий (в 5 раз).
Синдром Кавасаки – клинические рекомендации
Диагностируя болезнь Кавасаки у детей, клинические рекомендации врачи выдают согласно возрасту ребенка и общему состоянию пациента. Лечение болезни проводится исключительно в стационарных условиях. Госпитализация является обязательной, после выписки проводится длительное диспансерное наблюдение у кардиолога. Медикаментозное лечение синдрома Кавасаки, согласно установленным алгоритмам терапии, должно строиться на применении следующих групп лекарственных средств:
- Иммуноглобулины – вводят внутривенно в течение 8–12 дней.
- Антикоагулянты – помогают избежать развития осложнений в виде тромбоза коронарных артерий.
Для большинства пациентов прогноз лечения благоприятный. Все зависит от своевременности диагностирования заболевания и соблюдения алгоритма лечения. После выздоровления дети могут вести привычную жизнь, нормально расти и развиваться. Осложнения при правильной терапии болезни Кавасаки фиксируются редко.
Препараты при синдроме Кавасаки
Лечение синдрома Кавасаки у детей строится на применении иммуноглобулинов. Установлено, что однократное введение ИГВВ в дозе 2 г/кг эффективно предупреждает формирование коронарных аневризм. К применению иммуноглобулинов прибегают и на 10-й день лечения детей, у которых не был подтвержден синдром Кавасаки. Существуют и другие схемы лечения:
- При резистентности к иммуноглобулинам: Инфликсимаб в дозировке 5 мг/кг.
- Пульс-терапия глюкокортикоидами: Метилпреднизолон в дозе 30 мг/кг, капельно в течение 2–3 часов один раз в день, в течение 1–3 суток.
Синдром Кавасаки – последствия
Как показывает клиническая практика, когда у ребенка диагностируется слизисто-кожный лимфонодулярный синдром, патологические изменения в сердечно-сосудистой системе возникают в 50% случаев. В процессе острой стадии заболевания в патологический процесс могут включаться миокард, эндокард, клапанный аппарат, перикард. Клинически подобные изменения проявляются аритмией, тахикардией, появлением шумов. При развитии миокардита повышается риск возникновения сердечной недостаточности.
Кроме поражения коронарных и других артерий с образованием аневризм, тромбозов, возможны патологии со стороны других органов и систем:
- асептический менингит;
- артрит;
- средний отит;
- водянка желчного пузыря.