Печеночная недостаточность – причины, симптомы и лечение острой и хронической форм

Причиной хронической усталости, отсутствия сил, нарушения пищеварительных процессов может являться печеночная недостаточность. Эта патология в хронической форме трудно поддается диагностике из-за отсутствия явной симптоматики. Однако острая форма легко может быть диагностирована самим пациентом.
Функции печени человека
Прежде чем рассмотреть печеночную недостаточность, причины ее развития, формы и симптомы, необходимо выделить основные функции печени. Этот орган принимает непосредственное участие в пищеварительных и обменных процессах путем синтеза ферментов.
Сама работа печени связана с выполнением ряда возложенных на нее функций:
- синтез белков крови: альбумина, фибриногена;
- синтез и накопление гликогена;
- формирование липопротеинов для транспорта жиров;
- накопление витаминов и микроэлементов;
- детоксикация продуктов метаболизма, лекарственных средств;
- метаболизм йодосодержащих тиреоидных гормонов, альдостерона;
- депонирование крови.
Пищеварительные функции печени обеспечиваются синтезируемой желчью. При помощи нее орган выполняет следующие функции:
- детоксикация, расщепление физиологически активных соединений, продукция мочевой кислоты;
- регуляция углеводного обмена;
- регуляция липидного метаболизма.
Причины печеночной недостаточности
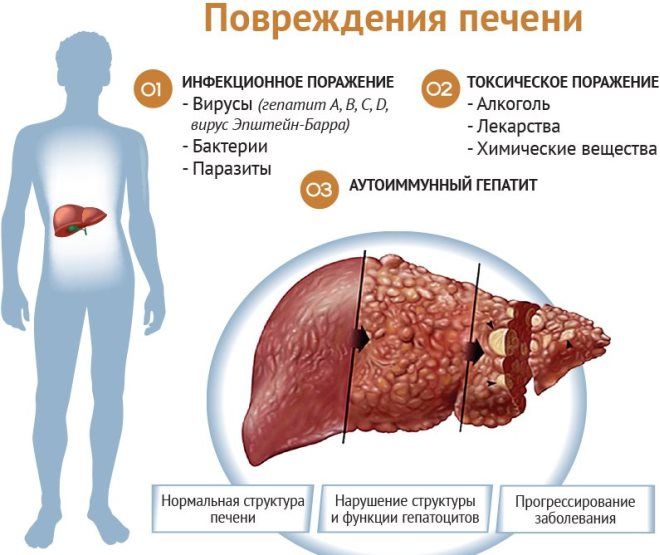
Патогенез печеночной недостаточности связан с массивными дистрофическими, фиброзными изменениями паренхимы ткани, при этом имеет значение и тип патологии: острая недостаточность или хроническая. Важным патогенетическим звеном является нарушение дезинтоксикационной функции органа. В результате продукты обмена начинают воздействовать на ЦНС.
Среди основных провоцирующих факторов врачи называют:
- гепатиты (А, В, С);
- цирроз;
- инфекции печени;
- длительный прием отдельных препаратов.
В зависимости от того, какая клиническая картина наблюдается, классификация печеночной недостаточности может включать в себя следующие формы:
- печеночно-клеточная недостаточность;
- недостаточность кровообращения.
Печеночно-клеточная недостаточность
Нарушение функции печени на клеточном уровне провоцируют инфекционные факторы. В качестве их в большинстве случаев выступают вирусные гепатиты.
Специалисты приводят следующую статистику:
- гепатит В – 47% случаев;
- гепатит А – 5%.
На фоне вирусных гепатитов печеночная недостаточность чаще развивается у пациентов старше 40 лет, которые имеют болезни печени или злоупотребляют алкогольными напитками, наркотическими веществами. Реже печеночно-клеточная недостаточность вызвана инфицированием организма вирусами простого герпеса, аденовирусом, вирусом Эпштейна-Барр. В отдельных случаях развитие патологии может спровоцировать передозировка лекарственными средствами:
- анальгетиками;
- диуретиками;
- седативными препаратами.
Недостаточность кровообращения печени
Нарушение работы печени может быть обусловлено сбоем в процессе ее кровообращения. Данный орган имеет уникальный тип кровоснабжения: часть паренхиматозных клеток получают смешанную венозную и артериальную кровь. В покое объем потребляемого печенью кислорода – около 20% от всего количества, поступающего в организм. Общий объем циркулирующей в печени крови достигает 1,5 л, поэтому сбой процесса кровоснабжения отражается на работе других органов.
Этот сбой вызван портальной гипертензией или ростом давления в кровотоке. Избыточный объем крови перекачивается в нижнюю полую вену, увеличивая на нее нагрузку. Это чревато развитием следующего рода патологий:
- варикозное расширение вен пищевода, кишечника;
- неконтролируемое кровотечение из вен пищевода.
Печеночная недостаточность – симптомы
Первые признаки печеночной недостаточности появляются постепенно. Пациенты могут предъявлять жалобы на повышенную усталость, быструю утомляемость. Периодически наблюдается тошнота, рвота, изо рта может появляться резкий сладковатый запах. При осмотре пациента врач фиксирует увеличение печени и селезенки в размерах, которые болезненны при проведении пальпации. Болезненные ощущения в правом подреберье приобретают постоянный характер.
Среди других возможных признаков патологии можно выделить:
- пожелтение кожных покровов, зуд;
- кровоточивость десен;
- отеки ног;
- появление сосудистых звёздочек;
- асцит;
- снижение массы тела;
- увеличение молочных желез из-за избытка эстрогенов.
Острая печеночная недостаточность
Острая печеночная недостаточность сопровождается быстрой гибелью 80–90% гепатоцитов. Это приводит к резкому снижению функциональной активности органа. В результате отмечается нарушение всех типов обмена веществ, что приводит к повышению в кровяном русле концентрации токсинов.
Фиксируются следующие признаки нарушения работы печени:
- сбой в регуляции кровяного давления;
- нарушение процессов свертывания крови;
- печеночная энцефалопатия;
- печеночная кома.
Хроническая печеночная недостаточность
Хроническое нарушение функции печени – симптомы этого состояния зачастую носят скрытый характер. Пациенты со временем могут и не обращать внимания на некоторые из них.
Среди явных признаков патологии печени:
- расширение подкожных вен, появлении звездчатого рисунка на поверхности кожи («голова медузы» в околопупочной области);
- асцит – увеличение объема живота из-за скопления жидкости в брюшной полости;
- повышенная утомляемость;
- отсутствие аппетита;
- слабость;
- тошнота, рвота;
- болезненные ощущения в правом подреберье;
- снижение веса.
Печеночная недостаточность – стадии
Клиническая картина заболевания напрямую зависит от степени печеночной недостаточности. Специалисты выделяют следующие стадии заболевания:
- Печеночно-клеточная недостаточность – характеризуется нарушением обмена билирубина, что приводит к возникновению желтухи. Появляются боли в животе, диспепсия. Развиваются эндокринные нарушения.
- Печеночная энцефалопатия – характеризуется поражением нервной системы. У пациента наблюдается эмоциональная нестабильность – встревоженность, апатия, возбуждение и агрессия являются результатом поражения нервной системы.
- Терминальная стадия – печеночная кома. Изначально в фазе прекомы у пациентов появляются вялость, сонливость, спутанность сознания. Они могут сменяться кратковременным возбуждением, мышечными подергиваниями, судорогами, тремором. Кома сопровождается потерей сознания, болевых раздражителей, угасанием рефлексов. Лицо приобретает маскообразное выражение, зрачки расширены и не реагируют на свет. Состояние требует оказания неотложной помощи.
Осложнения печеночной недостаточности
Тяжелые нарушения функции печени способны спровоцировать ряд осложнений. Среди частых негативных последствий печеночной недостаточности:
- Портосистемная энцефалопатия – фатальное осложнение печеночной недостаточности
- Спонтанный бактериальный перитонит (СБП) — характеризуется бактериальным поражением брюшной полости. Бактерии при этом проникают через стенки кишечника.
- Отек мозга и внутричерепная гипертензия – вызывает нарушение сознания.
- Желудочно-кишечное кровотечение – возникает в результате нарушения работы свертывающей системы крови.
- Почечная недостаточность – результат интоксикации ацетаминофеном.
- Нарушение работы легких – аспирация, пневмония, ателектазирование, нарушение вентиляции зачастую являются причиной гипоксии.

Печеночная недостаточность – диагностика
Чтобы выявить нарушение метаболической функции печени, врачи назначают комплексное обследование. Среди методов диагностики печеночной недостаточности:
- исследование крови на уровень мочевины, билирубина, альбумина, лактатов, аммиака;
- вирусологические исследования (анти-HAV IgM, HBsAg, анти-HBcIgM);
- КТ печени;
- ЭЭГ;
- биопсия печени.
Лечение печеночной недостаточности
Синдром печеночной недостаточности необходимо лечить комплексно. Характер терапии определяется типом нарушения, стадией патологического процесса, общим состоянием пациента.
Острая печеночная недостаточность должна лечиться в условиях реанимационного отделения, стационарно. Терапевтические мероприятия при этом включают:
- дезинтоксикацию организма;
- нормализацию микроциркуляции;
- восстановление электролитных нарушений и кислотно-щелочного равновесия.
Пациенту внутривенно вводят в больших объемах следующие растворы:
- глюкозы;
- кокарбоксилаза;
- витамины В6, В12.
С целью уменьшения интоксикации и снижения объема всасывающихся токсинов осуществляют очищение кишечника. Для этого пациенту назначают слабительные препараты, проводят очистительную клизму. При бактериальной природе патологии назначаются короткие курсы антибактериальной терапии с использованием антибиотиков широкого спектра действия.
Печеночная недостаточность – неотложная помощь
Выраженные нарушения функции печени являются прямым показанием для госпитализации. Первую помощь пациенту оказывают в условиях стационара.
Она включает в себя следующие мероприятия:
- Инфузионная терапия: из расчета 100–150 мл/кг в сутки – 10%-я глюкоза с инсулином и 7,5%-м раствором калия хлорида (1–2 мл/кг, но не больше 5 мл 100 мл глюкозы).
- Глюкокортикоиды: дексаметазон 1–2 мг/кг в сутки или преднизолон 10–15 мг/кг в сутки внутривенно.
- Ингибиторы протеолиза: Трасилол 1000-2000 ЕД/кг каждые 8 часов вместе с 10%-м растровом глюкозы внутривенно капельно.
- Промывание кишечника 2%-м раствором гидрокарбоната натрия, 1-2 раза в день.
- Гепатопротекторы – Эссенциале по 5–10 мл в сутки на 10%-й глюкозе.
Печеночная недостаточность – клинические рекомендации
Чтобы ликвидировать нарушение дезинтоксикационной функции печени, врачи рекомендуют придерживаться следующих правил:
- Бессолевая диета – снижение отеков на ногах, ликвидация асцита.
- Мочегонные препараты – для ускорения выведения с мочой токсинов (Фуросемид, Спиронолактон).
- Снижение внутричерепного давления, профилактика отеков головного мозга – Пентотал, Маннитол.
Терапия печеночной недостаточности
Врачи, прежде чем лечить нарушение функции печени, проводят диагностические мероприятия для установления причины патологии. При развитии острой печеночной недостаточности пациенты помещаются в стационар в отделение интенсивной терапии. Для пациентов у которых диагностирована острая печеночная недостаточность клинические рекомендации выдаются индивидуально. Среди основных направлений лечения патологии:
- Поддержание гемодинамики – осуществляется путем инфузионной терапии: внутривенное введение до 3 л растворов глюкозы, плазмозаменителей (Гемодез, Реополиглюкин).
- Предупреждение гемморагического синдрома – введение витамина К (Викасола) для исключения кровотечения.
- Контроль уровня сахара в крови для предупреждения гипогликемии – введение 40%-й глюкозы.
- Антибиотикотерапия – начинается до появления признаков инфекции с целью снижения рисков септических осложнений – Цефуроксим, Цефтазидим.
- Нейтрализация аммонийных соединений в кровяном русле – 2-3 г Глутамина или глутаминовой кислоты 8–10 г в сутки.
Диета при печеночной недостаточности
Диета при нарушении функции печени предполагает резкое ограничение белка в рационе до 0,5 г на кг массы тела. В некоторых случаях его приходится полностью исключить из рациона. Для перорального питания рекомендуют использовать специально приготовленные аминокислотные смеси: Гепаферил-А, Аминостерил-гепа.
Для увеличения желчегонного эффекта уменьшают количество животных жиров, отдавая предпочтение растительным формам.
Вне стадии декомпенсации пациенту разрешается употреблять следующие продукты:
- говядина;
- баранина;
- индейка;
- овощные бульоны, супы;
- молоко;
- фрукты;
- желе;
- варенье.
Из рациона полностью исключают:
- алкоголь;
- сдобные булочки, свежий хлеб;
- холодец;
- рыбные бульоны;
- сало;
- жирные сорта мяса;
- редис;
- бобовые;
- грибы;
- специи;
- копчености;
- маринады.